Quaderns de Psicologia | 2025, Vol. 27, Nro. 3, e2138 | ISSN: 0211-3481 | 
 https://doi.org/10.5565/rev/qpsicologia.2138
https://doi.org/10.5565/rev/qpsicologia.2138

Depresión masculina: barreras para la búsqueda de ayuda en hombres adultos en Chile
Male Depression: Barriers to Help-Seeking in Adult Men in Chile
Francisco Aguayo
Universidad Santo Tomás-Chile, Pontificia Universidad Católica de Valparaíso
Guillermo Rivera-Aguilera
Pontificia Universidad Católica de Valparaíso
Resumen
En Chile, los hombres representan tan solo un 16,2 % de quienes se atienden por depresión en la Atención Primaria en Salud en el sistema público. Si bien uno de cada diez hombres presenta síntomas de depresión cada año, estos escasamente acuden a los servicios de salud mental. El objetivo de este estudio fue analizar la construcción narrativa de la depresión masculina en adultos y las barreras para la búsqueda de ayuda. Se realizó un estudio cualitativo de relatos de vida que exploran los procesos depresivos en la biografía de los entrevistados y los obstáculos para buscar ayuda en el área de salud mental. Los resultados muestran barreras importantes tanto institucionales, relacionadas con los servicios de salud, como con nociones de la masculinidad que dificultan el reconocimiento de la depresión y sus síntomas, el estigma, así como con tensiones de los valores de la masculinidad. Finalmente se discuten algunas implicancias para las políticas de salud mental.
Palabras clave: Masculinidades; Depresión; Depresión masculina; Salud de los hombres
Abstract
Annually, one out of every ten men in Chile presents symptoms of depression; however, men rarely reach out for mental health services. They represent only 16.2% of those treated for depression in the public primary health care system. The objective of this study was to analyze the narrative construction of male depression in adults and the barriers to seeking help. A qualitative study was conducted using personal narrative to explore the depressive processes in the lives of the interviewees, focusing on the barriers that they encountered when seeking mental healthcare. The results show that they faced substantial barriers such as institutional ones related to health services. They also reported obstacles connected with notions of masculinity, including a hard time recognizing depression and its symptoms, feeling that the values of masculinity were put under strain, and general stigma. Finally, some implications for mental health policies are discussed.
Keywords: Masculinities; Depression; Male depression; Men’s Health
Introducción
Este trabajo aborda el fenómeno de la depresión masculina y las barreras para la búsqueda de ayuda en salud mental a través de un estudio cualitativo con hombres adultos en Chile.
Según la última Encuesta Nacional de Salud (2016-2017) 1 de cada 10 hombres tiene riesgo de depresión (CIDI-SF1) (MINSAL, 2018). El Estudio Longitudinal Social de Chile, por su parte, determinó que un 9 % de los hombres presentó el año 2018 síntomas moderado-severos o severos de depresión (Centro de Estudios de Conflicto y Cohesión Social [COES], 2018). En Chile, la depresión masculina es más prevalente en hombres en edad laboral (25-64 años) y en aquellos de nivel socioeconómico bajo (20,8 % versus 11,8 % población general de hombres) (MINSAL, 2011). Según la Encuesta Nacional de Salud presentan más riesgo de depresión los hombres con alto estrés financiero (RP=4,3; IC=95 %; p<0,001), aquellos con 2 o más enfermedades (RP=2,6; IC=95 %; p=0,003), que sufren dolor crónico severo (RP=6,5; IC=95 %; p<0,001), viudos (RP=5,6; IC=95 %; p<0,001), y los solteros (RP=2,5; 95 %; 0,015) (Nazar et al., 2021). Asimismo, a partir de los 45 años se incrementa en varones tanto la depresión como la ideación de suicidio (MINSAL, 2018; MINSAL et al., 2011).
Brechas de tratamiento
En la población general se observan importantes barreras para la atención de la depresión. Según los datos de 21 países, si bien un 56,7 % de las personas con depresión mayor necesitó tratamiento, solo una baja proporción recibe una atención adecuada. En países de altos ingresos esta alcanza a una de cada cinco personas, mientras que en países de bajos y medianos ingresos solo llega a una de cada veintisiete personas (Thornicroft et al., 2017). En Chile, menos de la mitad de quienes presentan un trastorno de salud mental ha recibido tratamiento en los últimos seis meses y lo mismo ocurre con la depresión (Vicente et al., 2016). Tan solo un 1,6 % de la población accede a GES2 por depresión (MINSAL, 2018).
En el caso de la población masculina con depresión, solo un escaso porcentaje acude a los servicios. En Europa por ejemplo se ha observado que los hombres con depresión acuden a los servicios de salud mental en mucho menor proporción que las mujeres. Esta brecha se acentúa en aquellos de baja escolaridad, lo que se ha relacionado con nociones tradicionales de la masculinidad (Roxo et al., 2021). En Chile, se observa un fenómeno similar en el programa de depresión nacional el cual atiende tradicionalmente a un escaso porcentaje de varones (Minoletti y Zaccaria, 2005) mientras que en la Atención Primaria en Salud el año 2018 este grupo representó tan solo un 16,2 % de los diagnósticos de depresión, de un total de 198 416 casos (DEIS, 2019).
Masculinidades y barreras para la atención de la depresión
Tradicionalmente, la depresión ha sido considerada una enfermedad “de mujeres”, se ha asociado con falta de hombría y se ha creído que “los hombres de verdad” no se deprimen (Krumm et al., 2017; Rochlen et al., 2010). En este sentido, se plantea que estar deprimido se opone a los valores o a la norma de la masculinidad y la búsqueda de ayuda (Rochlen et al., 2010). Las nociones de la masculinidad inciden en varios procesos: la identificación de la depresión, la búsqueda de ayuda, la aceptación del diagnóstico y el compromiso con un tratamiento (Rochlen et al., 2010). A su vez varios autores han descrito cómo la depresión en este grupo pone en tensión valores de la masculinidad hegemónica tales como ser fuerte, invulnerable, exitoso, autosuficiente, racional, en control de sí, así como mostrarse competente (Farrimond, 2011; Krumm et al., 2017; Mahalik y Dagirmanjian, 2019; Patrick y Robertson, 2016; Seidler et al., 2018; Whittle et al., 2015). Esto incide en que los hombres sean resistentes a mostrar o reconocer sus síntomas de desánimo (Staiger et al., 2020) y que muchos prefieran resolver sus problemas por sí mismos, sin pedir ayuda aun cuando la necesiten (Rochlen et al., 2010). Se ha observado, asimismo, que los hombres tienen temor a ser ridiculizados, a ser considerados “poco hombres” o a perder su trabajo si reconocen que se sienten deprimidos. Por esta razón suelen ser selectivos respecto a quien le cuentan sobre sus síntomas y desarrollan estrategias para buscar ayuda de la manera más discreta posible (Krumm et al., 2017). En suma, a los hombres generalmente les cuesta identificar la propia depresión o bien minimizan sus síntomas (Farrimond, 2011; Patrick y Robertson, 2016; Seidler et al., 2018). En Chile esto se ha descrito en hombres profesionales (Aguayo, 2022) y en padres (Morales et al., 2018). Lo anterior resulta en que muchos varones con depresión se deciden a buscar ayuda una vez que están desesperados, al límite o bien con problemas de funcionamiento avanzados (Johnson et al., 2012).
Los síntomas de la depresión masculina: dificultad para identificar los síntomas atípicos
Los hombres tienden a minimizar los síntomas de depresión, presentan dificultades para reconocer sus señales, en consecuencia, les cuesta reconocer y revelar que padecen de desánimo (Johnson et al., 2012; Staiger et al., 2020), incluso ante el personal de salud (Oliffe et al., 2020). Se ha descrito que además de los síntomas típicos, detallados en los manuales diagnósticos (DSMV y CIE11), muchos varones experimentan otros síntomas de orden atípico (llamados también alternativos, evitativos o hacia fuera) tales como irritabilidad, desconexión emocional, alienación en el trabajo, abuso de sustancias o comportamientos de riesgo que no se interpretan como señales de desánimo (Martin et al., 2013) y que dificultan tanto el reconocimiento de la depresión como la búsqueda de ayuda (Rochlen et al., 2010). Se plantea también que algunas depresiones masculinas se dan de modo enmascarado detrás de estos síntomas atípicos (Rochlen et al., 2010). Si bien los varones que presentan síntomas alternativos tienden a consultar menos en los servicios de salud mental, acuden más a la atención médica (Call y Shafer, 2018), por lo que se necesita personal de salud entrenado para identificar esta sintomatología. A su vez, los hombres con menor conocimiento acerca de los síntomas posibles de una depresión son más renuentes a reconocer un problema de salud mental y a buscar ayuda (Henderson et al., 2013).
Barreras para la atención de la depresión masculina
En la literatura se reportan barreras de diverso orden que inciden en que los hombres que pasan por una depresión acudan menos a los servicios de salud mental disponibles (Farrimond, 2011; Mahalik y Dagirmanjian, 2019; Patrick y Robertson, 2016; Seidler et al., 2018). A continuación, se presentan algunas barreras para atención de la depresión masculina descritas en la literatura tales como barreras estructurales o contextuales; institucionales o del sistema de salud; individuales como actitudes, creencias y el estigma sobre la salud mental o la atención en este ámbito; y otras relacionadas con las nociones de masculinidad.
Barreras estructurales o contextuales
Se describen barreras habituales para la atención en salud mental de orden material o estructural tales como las dificultades para acceder a los servicios (Rice et al., 2017), la disponibilidad de los servicios o centros, los tiempos de espera (Gómez y Núñez, 2021), los horarios de las prestaciones (Montiel et al., 2022), las dificultades para conseguir una hora (Rice et al., 2017), o los costos de las prestaciones (Gómez y Núñez, 2021; Montiel et al., 2022). Por su parte, los hombres con menos recursos, excluidos o discriminados presentan una salud mental más precaria y mayores barreras para lograr una atención. Los varones más afectados por estos obstáculos son, por tanto, los que pertenecen a la diversidad sexual, indígenas, afrodescendientes, migrantes, refugiados, privados de libertad, rurales o con alguna discapacidad (Gough y Novikova, 2020).
Barreras institucionales en el sector salud
El segundo tipo de obstáculos para la atención en salud mental de los hombres se relaciona con el sistema de salud y sus características. Los servicios de atención en salud mental son, por lo general, poco sensibles a la cultura y necesidades de los varones y no cuentan con un enfoque pertinente de género y masculinidades (Affleck et al., 2018; Baker et al., 2014; Gomes, 2011; Morison et al., 2014; Seidler et al., 2016, 2018; Stiawa et al., 2020). En variados contextos se ha descrito la falta de políticas y programas de salud mental adecuados para esta población, así como que los prestadores de salud generalmente no están capacitados para trabajar con este grupo (Affleck et al., 2018; Gomes, 2011; Morison et al., 2014). Incluso el sistema de salud ha sido descrito como “ciego” en términos de género (Gender blind), es decir, que no considera la dimensión cultural al tratar la salud mental de la población masculina (Johansson et al., 2009; Johnson et al., 2012).
Las actitudes de los prestadores de salud son un aspecto relevante al considerar las barreras institucionales. El personal de salud suele transmitir a los hombres que los servicios son un espacio para mujeres o bien minimizan sus síntomas, lo que hace más difícil llegar a un diagnóstico pertinente (Affleck et al., 2018; Morison et al., 2014). En el caso de la ideación de suicidio en varones, Jo River (2018) ha señalado cómo muchos llegan a los servicios de salud, sin embargo, estos fallan en apoyarlos adecuadamente y en darles seguimiento.
Barreras individuales
En la literatura se describen también barreras llamadas individuales que incluyen la falta de información y conocimiento sobre la salud mental, la depresión, sus síntomas o sobre la atención (Sarikhani et al., 2021). Asimismo, el estigma vinculado con los diagnósticos y con la atención en salud mental en general, los temores acerca de la confidencialidad, el desconocimiento de cómo acceder a los servicios, así como los prejuicios con las personas que presentan algún problema de salud mental estarían dentro de este tipo de obstáculos (Hayward y Honegger, 2018; Henderson et al., 2013). Se describen a su vez prejuicios específicos sobre la psicoterapia o los psicoterapeutas, la farmacoterapia y sobre la eficacia de los fármacos (Rochlen et al., 2010).
La literatura señala que las barreras actitudinales de los hombres sobre el acceso a la salud mental se asocian con una resistencia a revelar el desánimo, una propensión a resolver sus problemas solos e incluso con no saber por qué las personas acuden a psicoterapia (Rice et al., 2020). En jóvenes se han encontrado, a su vez, obstáculos tales como la percepción de que pedir ayuda contraviene lo que se espera de ellos como hombres y una noción de la terapia como algo desconocido (Rice et al., 2017). En estudios con varones sobrevivientes de suicidio se ha revelado que muchos no acuden a los servicios de salud y que quienes lo hacen, no declaran todos sus síntomas. Se muestran reacios a hablar de su malestar e incluso tienen actitudes negativas hacia la ayuda en salud mental (Cleary, 2017). Por otro lado, se identifican como facilitadores para la búsqueda de ayuda profesional en salud mental la capacidad de reconocer e identificar sus propios síntomas, así como la confianza en los servicios de ayuda (Seidler et al., 2020).
Barreras relacionadas con las nociones de masculinidad
En la literatura se aborda el estigma como una barrera que dificulta que los hombres acudan a los servicios de salud mental en caso de depresión. De esta forma, el estigma se vincula con el incumplimiento de los valores o de la norma de la masculinidad, así como con la incapacidad de manejar el estrés o distrés (Staiger et al., 2020). Se describe que los varones no quieren perder atributos de la masculinidad o ser vistos como débiles o frágiles y la experiencia de la depresión tensiona o amenaza estos valores (Krumm et al., 2017).
Asimismo, se ha encontrado un alto estigma en casos de hombres con síntomas depresivos a la hora de buscar ayuda, pues temen ser considerados débiles o portadores de una patología mental (Staiger et al., 2020). Se ha descrito también el estigma relacionado con acudir por atención en salud mental con un psiquiatra o psicólogo (Galasiński, 2008, Johansson et al. 2009). El estigma a su vez es mayor en aquellos hombres que presentan síntomas psicológicos que en aquellos que presentan síntomas físicos, pues en los primeros se tensionan con mayor evidencia los valores de la masculinidad (Li y Gal, 2021).
El estigma funciona desde dos perspectivas: los hombres temen ser estigmatizados o discriminados por el hecho de revelar su depresión (Mahalik y Dagirmanjian, 2019) y, en ocasiones, este se presenta como auto-estigma con prejuicios de los hombres hacia sí mismos por estar deprimidos. De este modo, ambas formas de manifestación del estigma de la depresión en hombres se constituyen como barreras importantes para la búsqueda de ayuda (Staiger et al., 2020).
El presente estudio
La pregunta que guio esta investigación fue: ¿Cuáles son las barreras narradas por los hombres para la búsqueda de ayuda en salud mental durante un proceso depresivo? El objetivo de este estudio fue identificar las barreras narradas por los varones que dificultan la búsqueda de ayuda en el área de la salud mental durante un proceso depresivo. Este es parte de una investigación doctoral sobre depresión masculina en Chile.
Metodología
El estudio se realizó siguiendo una metodología cualitativa con un diseño de caso múltiple basado en entrevistas narrativas con hombres en Chile que habían pasado por una depresión en los últimos cinco años. Por medio de estas, se buscó explorar en profundidad la construcción subjetiva de sus experiencias durante estos procesos (Piña, 1988, 1999; Stake, 2006). Para esta investigación se consideró cómo los participantes narran o relatan sus procesos depresivos, así como su experiencia con los servicios o la atención en salud mental. Se utilizó una metodología de relato de vida o relato biográfico, entendido como aquella narración acerca de la propia historia, en este caso, de los procesos depresivos de los entrevistados (Bertaux, 1997/2005; Piña, 1999). La estimación del número de entrevistas se realizó según criterios de variación y heterogeneidad, buscando una comprensión acabada del fenómeno en sus diversas manifestaciones (Bertaux, 1997/2005).
Procedimientos de producción de entrevistas
Para contactar a los participantes se usó una estrategia de muestreo intencionado (Patton, 1990/2002) a través de redes de profesionales y a través de convocatorias en redes sociales utilizando un flyer con información. En este se invitaba a participar como entrevistado en un estudio sobre depresión en hombres en Chile a través de una entrevista biográfica. Se detallaban los criterios de inclusión: identificarse como hombre, residir en Chile, tener entre 30 y 60 años, estar afiliado al sistema público de salud y haber pasado por un proceso depresivo o depresión en los últimos cinco años (con o sin diagnóstico). Se indicó, además, que los datos y el proceso serían confidenciales y que no habría retribución económica. Asimismo, se describían criterios de exclusión: no presentar actualmente una depresión o ideación de suicidio u otro trastorno de salud mental grave. No hubo casos que cumplieran con alguno de estos últimos criterios. Ahora bien, luego se flexibilizaron algunos de los criterios como la edad o el sistema de salud al cual estaban afiliados los participantes. Una limitación fue que respondieron al llamado hombres que se habían atendido alguna vez en servicios de salud, por lo que no se pudo llegar a casos que, estando deprimidos, no acudieron a servicios. Otra limitación importante de la estrategia de convocatoria fue que respondieron a ella principalmente hombres con educación universitaria y fue difícil llegar a más casos de nivel socioeconómico (NSE) o escolaridad más baja, ya que el inicio del trabajo de campo coincidió con el inicio de la cuarentena total en Chile debido a la pandemia (las que fueron de mayo 2020 a octubre 2020 y luego de marzo 2021 a julio 2021, con variaciones según municipio), en las cuales se restringió ampliamente la presencialidad y se suspendieron servicios de salud mental. En consecuencia, la mayor limitación fue una gran dificultad para acceder o llegar a casos de NSE bajo, como pretendía el estudio originalmente, mientras que la ventaja fue que se pudo llegar a casos de distintos lugares de Chile.
Las entrevistas narrativas de relato de vida (Bertaux, 1997/2005) fueron realizadas por el investigador a partir de un guion (Kvale y Brinkmann, 2009; Piña, 1988) que comenzaba con la consigna cuéntame tu historia acerca de la depresión. Al comienzo, los entrevistados desplegaban su relato sin interrupciones. Luego, se exploraron aspectos como hitos, etapas, trayectoria, motivos, atribuciones, valores y barreras durante los procesos depresivos (Bertaux, 1997/2005; Piña, 1988, 1999). Las entrevistas se realizaron por zoom y fueron audio grabadas en la misma plataforma y, luego, transcritas literalmente (verbatim). Se asignó un seudónimo a cada entrevistado para resguardar el anonimato y se eliminaron datos que pudieran permitir identificarlos (nombres, direcciones u otros). Las entrevistas se realizaron entre junio de 2020 y noviembre de 2021.
Participantes
En este artículo se presentan doce entrevistas de hombres adultos en Chile que pasaron por un proceso depresivo. Sus edades oscilan entre los 32 y los 64 años. Ocho de ellos son hombres heterosexuales cis y cuatro hombres gais cis. Cinco son padres y uno está esperando un hijo: de ellos, tres ya no son pareja con la madre de su/s hijo/s, otro vive con su pareja actual y con hijos que tuvo con una pareja anterior. En cuanto a los lugares de residencia, seis de ellos viven en la zona centro del país, tres en la zona norte y tres en la zona sur. Cinco entrevistados residen con su pareja, uno vive solo, uno con un amigo y seis de ellos lo hacen con la madre o sus padres, ya sea por desempleo, falta de trabajo, estar regresando de un viaje o debido a la pandemia. En cuanto a la escolaridad, todos los entrevistados tienen estudios universitarios: siete de ellos en el área de las ciencias sociales (uno de ellos es funcionario público y otro es actor), uno ingeniero, dos del área de educación, uno con estudios en artes y otro es escritor. En lo que respecta a la ocupación, siete de ellos se encuentran empleados (formal o informalmente), dos desempleados y tres con trabajos esporádicos. Casi todos fueron diagnosticados en algún momento con depresión por personal de salud y tuvieron tratamiento con psicoterapia o fármacos. Solo uno de los casos no tuvo diagnóstico ni tratamiento. La mayoría de los entrevistados relatan procesos de desánimo que ocurrieron antes de la pandemia del COVID-19, aunque dicho contexto se reconoce, a su vez, como causante de estrés debido al confinamiento o las dificultades para encontrar trabajo. En la Tabla 1 se describen los antecedentes o motivos más relevantes que explican los procesos depresivos de cada participante, así como un título ilustrativo asignado a cada caso con base en su propio lenguaje.
Tabla 1. características de los participantes
ID |
Seud. |
Edad* |
Orientación sexual |
Profesión, ocupación |
Título asignado al caso |
Hijos* |
Reside con* |
Motivo de su depresión |
E1 |
Tomás |
34 |
Gay |
Artes, administrador contenidos web. Empleado. |
Desolado |
Sin |
Pareja |
Depresión por trauma por abuso sexual |
E2 |
Raimundo |
32 |
Gay |
Psicólogo. Empleado. |
No podría ser yo mismo |
Sin |
Madre |
Depresión por Proceso de aceptación de su orientación sexual, crisis de pareja, inseguridad. |
E3 |
David |
42 |
Hetero |
Sociólogo, uberista. Trabajos esporádicos. Desempleado. |
Enmierdado |
Hijo |
Padres |
Depresión después de un despido laboral y separación. |
E4 |
Marcelo |
36 |
Hetero |
Trabajador social. Desempleado. |
He sido quemado en la vida |
Sin |
Madre |
Depresión por duelo y dificultades para insertarse laboralmente. |
E5 |
Germán |
64 |
Hetero |
Orientador. Empleado, con licencia laboral. |
La depresión como compañera en mi ruta de vida |
3 |
Pareja e hijxs |
Depresión por acoso laboral |
E6 |
Antonio |
37 |
Hetero |
Ingeniero, trabaja por proyectos. |
Colapsado |
Sin |
Padres (temporalmente). |
Depresión por enajenación en el trabajo y por término de una relación de pareja. |
E7 |
Juan |
59 |
Gay |
Docente. Trabaja por proyectos. |
Estar en pelota |
Sin |
Solo |
Depresión, síndrome afectivo estacional. |
E8 |
Gabriel |
38 |
Hetero |
Sociólogo. Empleado. |
Soy un alma triste |
2 |
Solo antes de la pandemia, con los padres en pandemia. |
Depresión por una enfermedad crónica, acoso laboral. |
E9 |
Roberto |
52 |
Hetero |
Sociólogo. Empleado. |
Bloqueado |
2 |
Pareja e hijxs |
Depresión mayor en contexto de estudios doctorales. |
E10 |
Esteban |
30 |
Hetero |
Trabajador social, actor. |
Letargo |
Esperando |
Madre |
Depresión en la adolescencia, depresión por término de relación de pareja. |
E11 |
Felipe |
40 |
Gay |
Funcionario público. |
Andar irritable |
Sin |
Soltero, vive con amigo |
Depresión por acoso laboral y por enfermedad crónica. |
E12 |
Andrés |
48 |
Hetero |
Escritor. |
Estar en gris |
4 |
Pareja e hijos |
Depresión por separación, y depresión en confinamientos por pandemia. |
Nota: * corresponde al momento de la entrevista. Todos han pasado por diagnóstico / tratamiento
Procedimientos de análisis
La información que se obtuvo de las entrevistas cualitativas se analizó de modo descriptivo e interpretativo a través de una aproximación de casos múltiples (Bertaux, 1997/2005; McLeod, 2010). Para esto, se utilizó la metodología de análisis narrativo del relato biográfico (Bertaux, 1997/2005; Piña, 1988) junto con un enfoque crítico de masculinidades (Connell, 1995/2003; Messerschmidt, 2017). Se siguieron los pasos sugeridos por Raewyn Connell (1995/2003) en su estudio de método biográfico con hombres, en el cual se aborda primero con una lógica singular cada entrevista, para luego realizar un análisis transversal del conjunto de ellas. En la primera fase, se elaboró un texto sobre cada relato de vida ordenado de manera cronológica y temática que incluye la mayor cantidad de detalles junto con las citas más expresivas (Piña, 1988, 1999). En la segunda fase, se realizó una codificación abierta de las entrevistas para profundizar en la interpretación y organización analítica de las categorías (Charmaz, 2006), se asignó un código a cada barrera mencionada y, a partir de estos, se construyeron árboles temáticos. Ambos pasos del estudio se realizaron con el soporte del software Atlas.ti v8 diseñado para el análisis de datos textuales.
Procedimientos éticos
Los procedimientos éticos del estudio fueron aprobados por el Comité de Bioética de la Pontificia Universidad Católica de Valparaíso (BIOEPUC-H-346-2020). Cada entrevistado aprobó un consentimiento informado que detalla aspectos como fines del estudio, voluntariedad, confidencialidad y resguardo de la información.
Hallazgos
Narraciones sobre el proceso depresivo en hombres y las barreras encontradas para la búsqueda de ayuda en salud mental
Del análisis de los relatos se mencionan con frecuencia dos tipos de barreras para la atención en salud mental en caso de una depresión. Las primeras corresponden a barreras institucionales que se relacionan con el acceso o uso de los servicios de salud. El segundo conjunto de barreras relatadas se relaciona con nociones de la masculinidad, tales como dificultades para reconocer o identificar la depresión, estigma, asociar la depresión a debilidad o vulnerabilidad y, que a los hombres les cuesta pedir ayuda y cuidarse. Se presentan a continuación en la Figura 1.
Figura 1. Barreras para la búsqueda de ayuda en salud mental
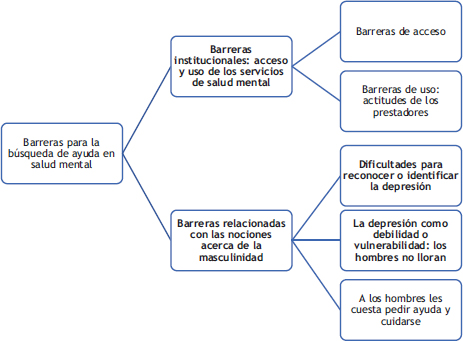
Barreras institucionales: acceso y uso de los servicios de salud mental
En cuanto a las barreras de acceso, el contexto sociopolítico y sanitario reciente fueron cruciales, pues quienes buscaron ayuda después de octubre del 2019 se encontraron con servicios suspendidos o cerrados debido a las protestas sociales en Chile (estallido social) y, luego, por la pandemia (con cuarentenas totales desde mayo 2020). Uno de los entrevistados no encontró servicio de psicoterapia en el sistema público a causa de las medidas sanitarias, sin embargo, sí consiguió dar seguimiento a su tratamiento farmacológico, y buscó entonces una alternativa de apoyo en un servicio psicológico de una universidad.
Al llegar acá a [mi municipio, (norte de Chile)], me acerqué a un centroo de salud pública, a un CESFAM, a pedirr eh continuidad en mi tratamiento.. eeh… bueno, por el coronavirus están todas las horaas suspendidas, pero sí me me han estado dando las fluoxetina. (Raimundo, entrevista personal, junio de 2020)
No conseguí terapia, no había psicólogo en ese momento en el consultorio [debido al contexto del estallido social el consultorio estuvo cerrado]. (Tomás, entrevista personal, junio de 2020)
Marcelo (36 años) buscó en primera instancia apoyo psicológico en el Programa estatal de apoyo a víctimas y familiares de violaciones a los derechos humanos en dictadura (PRAIS), sin embargo, no logró que le activaran el servicio por cuestiones burocráticas. Luego, si bien encontró terapia en el sector privado, se demoró en consultar debido al costo económico y a que estaba con mucho trabajo y se sentía desgastado.
En ese tiempo también me acerqué aa al… a la oficina de PRAIS [en una ciudad del sur de Chile] y la verdad que no me fue muy bien poh, no… no, no… no me pudieron atender porque no tenían como mi ficha clíinica, porque estaba… estaba en el lugar donde habíaa hecho la inscripción, que es en [otra ciudad del sur de Chile]. Y en [esta oficina del PRAIS] tampocoo ehh pudieron mandar lo… la documentación. Al final no lo pude hacer y lo tuve que hacer [psicoterapia] de manera particular. (Marcelo, entrevista personal, julio de 2020)
Algunos de los entrevistados encontraron, por otro lado, barreras durante el proceso de atención en el sistema de salud relacionadas con la actitud de los prestadores. Es el caso de Tomás, hombre gay (30 años), que acudió al sistema público, donde un psiquiatra le diagnosticó depresión y lo derivó a psicoterapia. A pesar de esta derivación y de la necesidad de comenzar una atención en salud mental, la psicóloga del consultorio estimó que no presentaba una necesidad suficiente y no inició un tratamiento. Él, por su parte, se sintió discriminado e interpretó que el servicio era solo para casos muy graves. En ese momento, no tenía ideación de suicidio, pero sí se encontraba con mucho malestar psicológico, en parte debido al diagnóstico reciente de VIH. Asimismo, el entrevistado interpretó que no le indicaron psicoterapia, puesto que lo encontraron alguien funcional.
Igual me sentí un poco discriminado jaja, en esa primera entrevista con la psicóloga, porque yo iba con mi papelito del psiquiatra que decía depresión mayor así, como, y ya iba derivado para mi terapia, yo muy confiado de eso y ella me hizo como unas preguntas biográficas sobre si trabajaba o no trabajaba, dónde vivía, qué sé yo, muy así como ¿te sientes contento la mayoría del tiempo? sentí que muy liviano, y a raíz de esa única entrevista, me dijo así como ya, usted no necesita la terapia (…) para no tomármela a lo personal, sentí que era como una falencia del sistema público. (Tomás, entrevista personal, junio de 2020)
Por otro lado, algunos de los entrevistados describieron malas experiencias en la atención en salud: no se sintieron comprendidos, se sintieron juzgados o discriminados, o bien no lograban construir un buen vínculo terapéutico. Juan, hombre gay de 59 años, en su primera experiencia de atención, da cuenta de discriminación debido a su orientación sexual. El entrevistado sufrió un comentario homofóbico por parte de la terapeuta, quien sugirió que al ser homosexual no debería trabajar con niños. Por este hecho, él decidió interrumpir la atención.
Mi primera experiencia tuvo que ver con eso, cuando te hablaba de mi primera consulta fue a los veinti… cinco, veintiséis años (…) pero fue la terapeuta fue muy torpe porque… como a la tercera sesión… hace una… una relación entre… mi homosexualidad y mi conducta como profesor, entonces ella dice… emite un juicio… eh que dice l-lo peligroso de esto… una cosa así es la profesión que tú elegiste entonces sentí que había un tremendo prejuicio. (Juan, entrevista personal, julio de 2020)
Se reportaron, por otro lado, experiencias de faltas al secreto profesional que afectaron el vínculo terapéutico. En el caso de Esteban (30 años), quien lo atiende comenta información privada de otro paciente y este termina identificando a esa persona de su comunidad.
En el sistema público y más bien eh… n- bueno, básicamente ahí en ese CESFAM los que atendían eran médicos, médicos que… que se especializaban en el área de… de salud mental. Yy… y bueno, yo reclamé como te digo, porque me hab- me… habían cosas que a mí me parecían que incluso desde el punto de vista ético no era muy… muy responsable, como por ejemplo, él me empieza a hablar… voy a la consulta y me empieza a hablar de un paciente que había atendido antes y que al final era una persona que yo conocíia, y por las pistas que me dio saqué claramente quién era la persona, así que si hablaba de él, hablaría de mí con el otro… con el otro paciente. (Esteban, entrevista personal, julio de 2020)
Barreras relacionadas con las nociones acerca de la masculinidad
Dificultades para reconocer o identificar la depresión
La mayoría de los entrevistados se demoró en buscar ayuda, puesto que no interpretaban el malestar como una depresión, lo minimizaban o bien no pensaban que tenían un problema de salud mental que requería apoyo. Sin embargo, con el paso del tiempo, en algunos casos más de un año, varios de ellos lograron identificarlo como un proceso depresivo. En este contexto, de modo retrospectivo interpretan los síntomas como parte de un proceso de desánimo. David (42 años) señala que ahora tiene conciencia de haber pasado por una depresión, sin embargo, no tenía esa claridad durante la crisis, aun cuando personas de su red le hacían ver que estaba deprimido y que necesitaba ayuda. En estos casos, se presenta un problema de reconocimiento, de identificación o de interpretación de la depresión.
Yo sentíaa como que no podía avanzar nomá. No no lo asocié a depresión, me demoré como… como un aaño y meedio o más en asociarlo a depresión yo mismo. (Antonio, entrevista personal, julio de 2020)
No me atrevía a pensar ehh quee tengo depresión o estaba deprimido. (Marcelo, entrevista personal, julio de 2020).
Yo pensaba que estaba bien jajaja yo no me daba cuenta que no estabaa… no estabaa del todo bien ehh aunque otras personas… un par de amigos, mi misma pareja me decían hueón no estai bien eh… deberiai ir a.. a.. a ver a alguien, un profesional, qué se yo. Noo. Estoy bien, si estoy bien, si estoy bien. (David, entrevista personal, junio de 2020)
En aquellos entrevistados que presentaron síntomas atípicos, alternativos o evitativos, tales como irritabilidad, frustración o rabia, estos eran interpretados generalmente como síntomas de estrés, crisis o, simplemente, como “estar mal”. En algunos casos, este tipo de síntomas eran enfrentados como un problema de gestión del enojo, de la frustración o bien como una fuente de conflictos interpersonales, más que como una señal de depresión.
Yo en ese tiempo no me sentía particularmente deprimiido, por llamarlo así eh… probablemente claro, lo estaba pero no me sentíaa se… claro, viendo… mirando pa atrá la falta dee de de motivación eh el no tener ganas de hacer muchas coosas, eh de estar en una sensación como de.. estar como eh enmierdado, esa es la palabra, la palabra más más gráfica yo siento pa pa describir mi estado de ánimo en ese tiempo y claro, yo creo que gran parte de eso se fuee… se… lo estaba cargando a mi pareja. (David, entrevista personal, junio de 2020)
Yo creo que me pasa mucho que el síntoma máss ehh que yo más identifico es la irritabilidad (…) En mi caaso, siento que es lo que más se me sale de las manos y me hacee… más que andar deprimido, andar irritable, y pelear más, ser peleador. (Felipe, entrevista personal, marzo de 2021)
Algunos, por otro lado, minimizaban su malestar y consideraban que solamente estaban estresados, que los síntomas no alcanzaban para pensar en una depresión, o bien consideraban a la depresión como un fenómeno grave o invalidante —con ideación de suicido o sin poder levantarse de la cama—, algo lejano de su experiencia actual. En algunos de estos casos, se menciona “hacerse el loco” frente a los síntomas, es decir, minimizar o negar el malestar por el cual se está pasando.
Teníaa la idea de que la depresión era una cuestión mucho más invalidaante, que no te podís levantar de la caama, o o que tenís ideaciones suicidas todo el raato o o que no… no no erís capaz de dee… de seguir disfrutando las cosas quee quee que te gustan, o que te motivan. Yo me consideraba relativamente funcional, digamos, si iguaal seguía… seguía teniendo responsa- cumpliendo responsabilidades con mi hiijo, eh… tenía la casa relativamente limpia podría decir eh pero… peroo claro, independiente de eso no no noo no estaba bien poh. (David, entrevista personal, junio de 2020)
La depresión como debilidad o vulnerabilidad: los hombres no lloran
El desánimo o la depresión era considerada por los entrevistados un signo de debilidad, vulnerabilidad o fragilidad, una pérdida de atributos masculinos como fuerza, firmeza, éxito, valentía o autosuficiencia. Esto provocó que algunos no interpretaran su malestar como una depresión o bien evitaran reconocerlo frente a los demás, pues al hacerlo estaban poniendo en cuestión valores de la masculinidad. En este sentido, se entiende el estigma sobre la depresión masculina, puesto que esta es vista como algo negativo e indeseable, como una experiencia o estado que tensiona dichos valores.
Los hombres no lloran. (Andrés, entrevista personal, noviembre de 2021)
Sí… bueno yo creo que eh cuesta haarto ehh reconocerse mm como… más vulnerable yo creo. Ehh eso cuesta, yo creo que incluso comoo entre las amistades, por ejemplo. Mm porque está esta visión de que en el fondo tú tienes que ser como… eh… autosuficieente o o… mm o ser… digamos, de… exitooso, de… de mostrarte también siempre eh fiirme o o… o… eh… o valieente o que enfrentas todas las situaciones como con… con entereza eh… y y estas… estos estados como más depresivos yo creo que también eh… te hacen ver como más débil o más vulnerable frente a… a… al mundo. (Marcelo, entrevista personal, julio de 2020)
A los hombres les cuesta pedir ayuda y cuidarse
Las nociones acerca de la masculinidad inciden también en la resistencia, demora o la negativa de buscar ayuda en servicios de la salud mental. Asimismo, como veíamos anteriormente, estas nociones dificultan a quienes tienen malestar y síntomas identificarlos e interpretarlos como parte de un proceso de desánimo. Cuando se les consultó a los entrevistados sobre su opinión acerca de la depresión y la salud mental de los hombres en general, estos refieren a que este grupo no suele manejar y expresar bien sus emociones, son de piedra, no cuidan su salud mental, no se les permite estar mal, no pueden flaquear, no piden ayuda o bien pedirla es signo de debilidad, enfrentan su malestar en soledad y no cuentan con las herramientas para abordar una depresión. De este modo, según los entrevistados, los hombres suelen enfrentar estos procesos sin comunicar cómo se sienten, sin revelar a otras personas lo que están pasando, evitan buscar ayuda y no se cuidan.
Yo creo que es algo que también nos pasa harto a los hombres más que a las mujeres que… la depresión es… digamos, las vivimos y las afrontamos y las… las superamoss eh… solos ((ríe)). (Felipe, entrevista personal, marzo de 2021)
Yo creo que los hombres, culturalmente en Chile, tienen como muy poca… muy mala administración de sus emociones (…) muy poco probable que un hombre, aunque se sienta muy mal pida ayuda, entonces creo que hay un, un descuido de la salud mental en los hombres en Chile mayormente. Como… y cuando se habla de salud mental o problemas emocionales, es casi un signo de debilidad. (Tomás, entrevista personal, junio de 2020)
Discusión
El objetivo de esta investigación cualitativa fue identificar las barreras narradas en la búsqueda de ayuda en salud mental durante un proceso depresivo en hombres de Chile. En los hallazgos se presentaron los obstáculos más reportados por los entrevistados: barreras institucionales de acceso o uso de los servicios de salud y barreras relacionadas con nociones de la masculinidad. En el primer grupo se mencionan barreras relacionadas con el acceso a los servicios y otras de uso, como las actitudes de los prestadores. En el segundo grupo de barreras se relevan aquellas relacionadas con nociones de la masculinidad, como la dificultad para reconocer o identificar la depresión, asociar la depresión con debilidad o vulnerabilidad y, finalmente, que a los hombres les cuesta pedir ayuda y cuidarse.
Al igual que en otros estudios (Kohn, 2014; Rice et al., 2017), la disponibilidad y el costo de los servicios constituye una barrera de acceso frecuentemente mencionada por los entrevistados. Se encontraron, además, dificultades relacionadas con el contexto sociopolítico chileno de protestas sociales (desde octubre del 2019) o de la pandemia por COVID-19, pues ambos procesos provocaron la suspensión de algunos servicios de salud mental.
Durante sus itinerarios de atención, los entrevistados se enfrentaron a dificultades en el uso de los servicios relacionadas con la actitud de los prestadores: se minimizó su necesidad de atención, no se sintieron comprendidos, se sintieron juzgados o discriminados o fueron testigos de faltas al secreto profesional. Estas experiencias afectaron el vínculo terapéutico, su proceso de ayuda e incluso los llevaron a interrumpir el tratamiento. En estas prácticas de los prestadores se manifiestan faltas a la ética profesional, poca sensibilidad cultural con la depresión masculina o falta de competencia en la atención con personas de la diversidad sexual. Estos aspectos son reportados en estudios similares en otros contextos sobre depresión con hombres (Affleck et al., 2018; Gomes, 2011; Seidler et al., 2016, 2018) o atención a la diversidad sexual (Bidell, 2016). La falta de competencia y sensibilidad de los servicios con la cultura masculina también ha sido ampliamente reportada (Affleck et al., 2018; Gomes, 2011; Seidler et al., 2016, 2018). En tal sentido, se sugiere, tal como señala Martin et al. (2013), que la depresión suele estar subdiagnosticada, porque hombres usuarios y prestadores de la salud no la reconocen adecuadamente.
Al igual que en otras investigaciones (Farrimond, 2011; Patrick y Robertson, 2016; Seidler et al., 2018), se observaron dificultades en los hombres para reconocer su malestar depresivo. Los entrevistados de este estudio tendían a minimizar sus síntomas, le quitaban gravedad al malestar y estimaban, por tanto, que no requerían apoyo. Varios de ellos no interpretaban inicialmente su malestar como una depresión y solo meses después reconocieron que estaban frente a un proceso depresivo lo cual retrasó en consecuencia la búsqueda de ayuda, cuestión que ha sido reportada en la literatura (Oliffe et al., 2020). En Chile este es un tema muy poco estudiado, con excepciones, como el estudio de Alejandra Morales et al. (2018) sobre depresión paterna después del parto. En dicho estudio, los hombres tendían a pensar que sus síntomas no correspondían a depresión, dificultando así su reconocimiento y la búsqueda de ayuda. Esta demora puede relacionarse, en primer lugar, con la presencia de síntomas atípicos, alternativos o evitativos tales como frustración, rabia o irritabilidad, desconexión emocional, alienación en el trabajo, consumo excesivo de alcohol o drogas. Ya que estos síntomas no suelen vincularse con la depresión y tienden más bien a ser interpretados por los varones como signos de estrés. Estos síntomas pueden coexistir con los síntomas típicos o descritos en los manuales, tal como se encontró en el estudio de Martin et al. (2013), en el cual se observó que muchos hombres, junto con síntomas habituales, también presentan síntomas atípicos de la depresión y son reacios a reportar estos últimos.
Los hallazgos de esta investigación confirman que la depresión es asociada por los varones con debilidad, mientras que deben mostrarse fuertes, duros y que no pueden flaquear ni buscar apoyo. En este contexto, los procesos de depresión en hombres se viven muchas veces en soledad, sin comunicar sus sentimientos y malestares, sin pedir ayuda y, por lo tanto, con grandes dificultades para cuidar de su salud mental. En este análisis se encontraron barreras relacionadas con la construcción de la masculinidad que dificultan a los hombres adultos reconocer el desánimo y buscar ayuda en salud mental que se alinean con los resultados de otros estudios sobre depresión masculina (Addis, 2008; Galasiński, 2008; Krumm et al., 2017; Johnson et al., 2012; Rochlen et al., 2010; Whittle et al., 2015). La depresión tensiona valores de la masculinidad y amenaza atributos de la hombría. Esto los lleva a que no interpreten el malestar como una depresión o a evitar reconocerlo frente a los demás para no poner en cuestión los valores y la norma de la masculinidad. En este sentido, se entiende el estigma que pesa sobre la depresión masculina, pues esta es vista como algo negativo e indeseable para un hombre. En otros estudios se ha observado cómo los síntomas de tipo psicológico conllevan mayor estigma, pues se asocian a pérdida de atributos masculinos (Li y Gal, 2021). Con hombres mayores se ha descrito, a su vez, la depresión asociada a una masculinidad avergonzada por el deterioro físico o de salud, o por perder productividad y control (Apesoa-Varano et al., 2016). Por último, otros estudios refuerzan la importancia de abordar el estigma en los hombres y atender a los sentimientos específicos de este grupo (Latalova et al., 2014).
Finalmente, se sugieren recomendaciones que permitan abordar las problemáticas que este estudio y la literatura abordan. En primer lugar, para subsanar las barreras materiales en el acceso de los hombres a los servicios de salud mental, es importante contar con más servicios, reducir sus costos o tener horarios extendidos (Montiel et al., 2022). En segundo término, el sector salud debe considerar las necesidades particulares de los hombres (Stiawa et al., 2020), contar con enfoque de masculinidades (Seidler et al., 2018) y ser sensible a la cultura masculina (Roxo et al., 2021; Seidler et al., 2018), es decir con mayor competencia cultural. Esto se traduce, por ejemplo, en prestadores, incluidos quienes trabajan en el nivel primario de atención, entrenados y capacitados en identificar en varones los síntomas atípicos o alternativos (Call y Shafer, 2018).
Asimismo, es importante informar y educar a los hombres para que cuenten con mayores herramientas para identificar la depresión y activar la búsqueda de ayuda cuando sea necesaria. Se requiere aumentar la agencia de este grupo a la hora de interpretar sus malestares y las tensiones propias de estos procesos de desánimo. En este sentido, se recomienda más educación general sobre salud mental, los servicios disponibles y cómo acudir a ellos (Seidler et al., 2020). Es necesario, asimismo, tal como se ha sugerido en otras revisiones, usar un lenguaje cercano a la cultura de los hombres y no patologizante a la hora de abordar temas de salud mental (Gough y Novikova, 2020).
En otros estudios se ha planteado la importancia de realizar campañas (Seidler et al., 2018) e intervenciones (Roxo et al., 2021) dirigidas a varones que estén pasando por una depresión para promover la búsqueda de ayuda en los servicios de salud mental. Una adecuada campaña informativa dirigida específicamente a varones incrementa la búsqueda de ayuda en caso de depresión y disminuye el estigma hacia la misma (Hammer y Vogel, 2010).
Se relevan, por último, la función de las líneas telefónicas de apoyo y atención en crisis dirigidas a hombres, como la experiencia del Instituto WEM en Costa Rica, y de los dispositivos grupales para la atención de los hombres que pasan por una depresión (Staiger et al., 2020). Como se señala en la literatura, estos dispositivos sirven no solo como apoyo sino como una puerta de entrada de la población masculina a los servicios de salud mental (Gosling et al., 2022).
Las limitaciones de este estudio se relacionan con los tipos de casos observados. Todos los entrevistados son hombres que tienen conciencia de haber pasado por una depresión e interés en relatar su experiencia, además tienen educación universitaria. La mayoría a su vez pidió ayuda en los servicios y tuvo tratamiento. La pandemia y los confinamientos fueron un obstáculo importante para llegar a través de los centros de salud a otros casos de NSE bajo o grupos de hombres excluidos y que no hayan recibido atención.
Esta investigación releva la importancia de contar con mayor investigación sobre salud mental y depresión masculina en Chile y América Latina, campo incipiente en los estudios de masculinidades en esta región. Uno de los desafíos más evidentes es estudiar grupos de hombres diversos, especialmente aquellos que presentan un acceso más precario a la salud mental por condiciones de vida y de exclusión. Se requiere igualmente mayor investigación en el campo de los servicios de salud mental para conocer las barreras existentes en la atención de la depresión en hombres, así como en los sesgos de los prestadores en relación con esta misma. Finalmente, un desafío importante es el avance en políticas y programas que permitan una mayor educación emocional y en salud mental de los hombres, que les facilite reconocer sus malestares, buscar apoyo en sus redes naturales y en servicios especializados, en caso de síntomas o problemas de funcionamiento más severos.
Agradecimientos
A todos los hombres que generosamente compartieron sus relatos de vida y sus procesos de salud mental. Al Dr. Juan Guillermo Figueroa Perea del Colegio de México por sus socráticas preguntas, reflexiones sobre el cuidado ético de los participantes y su dedicado acompañamiento durante el proceso doctoral.
Financiación
Beca doctoral de la Agencia Nacional de Investigación y Desarrollo de Chile (ANID) N.º 21180911.
Referencias
Addis, Michael E. (2008). Gender and depression in men. Clinical Psychology: Science and Practice, 15(3), 153-168. https://doi.org/10.1111/j.1468-2850.2008.00125.x
Affleck, William; Carmichael, Victoria, & Whitley, Rob. (2018). Men’s mental health: Social determinants and implications for services. Canadian Journal of Psychiatry, 63(9), 581-589. https://doi.org/10.1177/0706743718762388
Aguayo, Francisco. (2022). La depresión masculina y sus síntomas: Un estudio cualitativo con hombres adultos chilenos. Salud Colectiva, 18. https://doi.org/10.18294/sc.2022.3942
Apesoa-Varano, Ester Carolina; Barker, Judith, & Hinton, Ladson. (2016). Shards of sorrow: Older men’s accounts of their depression experience. Social Science & Medicine, 124, 1-8. https://doi.org/10.1016/j.socscimed.2014.10.054
Baker, Peter; Dworkin, Shari L.; Tong, Sengfah; Banks, Ian; Shand, Tim, & Yamey, Gavin. (2014). The men’s health gap: Men must be included in the global health equity agenda. Bulletin of the World Health Organization, 92(8), 618-620. https://doi.org/10.2471/BLT.13.132795
Bertaux, Daniel. (1997/2005). Los relatos de vida. Perspectiva entnosociológica. Bellaterra.
Bidell, Markus. (2016). Mind our professional gaps: Competent lesbian, gay, bisexual, and transgender mental health services. Counselling Psychology Review, 31(1), 67-76. https://doi.org/10.53841/bpscpr.2016.31.1.67
Call, Jarrod B., & Shafer, Kevin. (2018). Gendered manifestations of depression and help seeking among men. American Journal of Men’s Health, 12(1), 41-51. https://doi.org/10.1177/1557988315623993
Centro de Estudios de Conflicto y Cohesión Social. (2018). Radiografía del cambio social. Análisis de resultados longitudinales. Estudio longitudinal social de Chile. ELSOC 2016-2018. COES.
Charmaz, Kathy. (2006). Constructing grounded theory: A practical guide through qualitative analysis. SAGE.
Cleary, Anne. (2017). Help-seeking patterns and attitudes to treatment amongst men who attempted suicide. Journal of Mental Health, 26(3), 220-224. https://doi.org/10.3109/09638237.2016.1149800
Connell, Raewyn. (1995/2003). Masculinidades. Universidad Nacional Autónoma de México.
Departamento de Estadísticas e Información de Salud [DEIS]. (2019). Reportería programa salud mental. Año 2014-2019. Departamento de Estadísticas e Información de Salud, Ministerio de Salud. Recuperado en julio de 2021, de http://www.deis.cl/wp-content/2018/gobCL-sitios-1.0/assets/Dashboard_SaludMental.html
Farrimond, Hannah. (2011). Beyond the caveman: Rethinking masculinity in relation to men’s help-seeking. Health, 16(2), 208-225. https://doi.org/10.1177/1363459311403943
Galasiński, Dariusz. (2008). Men’s discourses of depression. Palgrave.
Gomes, Romeu. (2011). Saúde do homem em debate. Editora FIOCRUZ.
Gómez, Luis, & Núñez, Alicia. (2021). Vigilancia del acceso a la salud en Chile: un sistema de indicadores para monitoreo multidimensional. Revista Médica de Chile, 149(1), 62-75. https://doi.org/10.4067/s0034-98872021000100062
Gosling, Rebecca; Parry, Sarah, & Stamou, Vaiselios. (2022). Community support groups for men living with depression: Barriers and facilitators in access and engagement with services. Home Health Care Services Quarterly, 41(1), 20-39. https://doi.org/10.1080/01621424.2021.1984361
Gough, Brendan, & Novikova, Irina. (2020). Mental health, men and culture: How do sociocultural constructions of masculinities relate to men’s mental health help-seeking behaviour in the WHO European Region? World Health Organization. https://www.ncbi.nlm.nih.gov/books/NBK559706/pdf/Bookshelf_NBK559706.pdf
Hammer, Joseph, & Vogel, David. (2010). Men’s help seeking for depression: The efficacy of a male-sensitive brochure about counseling. The Counseling Psychologist, 38(2), 296-313. https://doi.org/10.1177/0011000009351937
Hayward, Anna, & Honegger, Laura. (2018). Perceived barriers to mental health treatment among men enrolled in a responsible fatherhood program. Social Work in Mental Health, 16(6), 693-709. https://doi.org/10.1080/15332985.2018.1483464
Henderson, Claire; Evans-Lacko, Sarah, & Thornicroft, Graham. (2013). Mental illness stigma, help seeking, and public health programs. American Journal of Public Health, 103(5), 777-780. https://doi.org/10.2105/AJPH.2012.301056
Johansson, Eva; Bengs, Carita; Danielsson, Ulla; Lehti, Arja, & Hammarström, Anne. (2009). Gaps between patients, media, and academic medicine in discourses on gender and depression: A metasynthesis. Qualitative Health Research, 19(5), 633-644. https://doi.org/10.1177/1049732309333920
Johnson, Joy L.; Oliffe, John L.; Kelly, Mary T.; Galdas, Paul, & Ogrodniczuk, John S. (2012). Men’s discourses of help-seeking in the context of depression. Sociology of Health and Illness, 34(3), 345-361. https://doi.org/10.1111/j.1467-9566.2011.01372.x
Kohn, Robert. (2014). La brecha de tratamiento en la Región de las Américas. Documento técnico. Organización Panamericana de la Salud. https://www3.paho.org/hq/index.php?option=com_docman&view=download&category_slug=documentos-nivel-regional-7363&alias=23177-brecha-tratamiento-americas-177&Itemid=270&lang=en
Krumm, Silvia; Checchia, Carmen; Koesters, Markus; Kilian, Reinhold, & Becker, Thomas. (2017). Men’s views on depression: A systematic review and metasynthesis of qualitative research. Psychopathology, 50(2), 107-124. https://doi.org/10.1159/000455256
Kvale, Steinar, & Brinkmann, Svend. (2009). Interviews: Learning the craft of qualitative research interviewing. SAGE.
Latalova, Klara; Kamaradova, Dana, & Prasko, Jan. (2014). Perspectives on perceived stigma and self-stigma in adult male patients with depression. Neuropsychiatric Disease and Treatment, 10, 1399-1405. https://doi.org/10.2147/NDT.S54081
Li, Tianyi, & Gal, David. (2021). The Marlboro men don’t cry: Understanding the gendered perceptions of people seeking mental health care. Journal of Experimental Psychology: Applied, 28(2), 1-15. https://doi.org/10.1037/xap0000360
Mahalik, James, & Dagirmanjian, Faedra. (2019). Working-class men’s constructions of help-seeking when feeling depressed or sad. American Journal of Men’s Health, 13(3). https://doi.org/10.1177/1557988319850052
Martin, Lisa A.; Neighbors, Harold W., & Griffith, Derek M. (2013). The experience of symptoms of depression in men vs women: Analysis of the national comorbidity survey replication. JAMA Psychiatry, 70(10), 1100-1106. https://doi.org/10.1001/jamapsychiatry.2013.1985
McLeod, John. (2010). Case study research in counselling and psychotherapy. SAGE.
Messerschmidt, James W. (2017). Adolescent boys, embodied heteromasculinities and sexual violence. Center for Educational Policy Studies Journal, 7(2), 113-126. https://doi.org/10.26529/cepsj.172
Ministerio de Salud [MINSAL]. (2011). Informe encuesta nacional de salud, ENS 2009-2011. Ministerio de Salud. https://www.minsal.cl/portal/url/item/bcb03d7bc28b64dfe040010165012d23.pdf
Ministerio de Salud [MINSAL]. (2018). Encuesta nacional de salud 2016-2017. Segunda entrega resultados. Ministerio de Salud. https://redsalud.ssmso.cl/wp-content/uploads/2018/02/2-Resultados-ENS_MINSAL_31_01_2018-ilovepdf-compressed.pdf
Ministerio de Salud [MINSAL]; Dirección del Trabajo, & Instituto de Seguridad Laboral. (2011). Primera encuesta nacional de empleo, trabajo, salud y calidad de vida de los trabajadores y trabajadoras en chile. ENETS 2009-2010. Gobierno de Chile. http://www.dt.gob.cl/portal/1629/articles-99630_recurso_1.pdf
Minoletti, Alberto, & Zaccaria, Alessandra. (2005). Plan nacional de salud mental en Chile: 10 años de experiencia. Revista Panamericana de Salud Pública, 18(4-5), 346-358. https://doi.org/10.1590/s1020-49892005000900015
Montiel, Coretin; Duhoux, Arnaud; Tremblay, Gilles; Villeneuve, Raymond; Roy, Jacques; Lavoie, Brigitte, & Houle, Janie. (2022). Psychological distress and help-seeking facilitators in quebec men: Findings from a province-wide survey. International Journal of Men’s Social and Community Health, 5(1), 1-26. https://doi.org/10.22374/ijmsch.v5i1.57
Morales, Alejandra; Catalán, Angélica, & Pérez, Felipe. (2018). Los padres también se deprimen en el postparto: Comprendiendo el fenómeno desde la voz de sus protagonistas. Polis (Santiago), 17(50), 161-181. https://doi.org/10.4067/s0718-65682018000200161
Morison, Linda; Trigeorgis, Christina, & John, Mary. (2014). Are mental health services inherently feminised? The Psychologist, 27(6), 414-416. https://cms.bps.org.uk/sites/default/files/2022-11/kinger12.pdf
Nazar, Gabriela; Gatica-Saavedra, Mariela; Provoste, Alvaro; Leiva, Ana Maria; Martorell, Miquel; Ulloa, Natalia; Petermann-Rocha, Fanny; Troncoso-Pantoja, Claudia, & Celis-Morales, Carlos. (2021). Factores asociados a depresión en población chilena. Resultados encuesta nacional de salud 2016-2017. Revista Médica de Chile, 149(10), 1430-1439. https://doi.org/10.4067/s0034-98872021001001430
Oliffe, John L.; Broom, Alex; Rossnagel, Emma; Kelly, Mary T.; Affleck, William, & Rice, Simon M. (2020). Help-seeking prior to male suicide: Bereaved men perspectives. Social Science and Medicine, 261, 113173. https://doi.org/10.1016/j.socscimed.2020.113173
Patrick, Sarah, & Robertson, Steve. (2016). Mental health and wellbeing: Focus on men’s health. British Journal of Nursing, 25(21), 1163-1169. https://doi.org/10.12968/bjon.2016.25.21.1163
Patton, Michael. (1990/2002). Qualitative research and evaluation methods (3rd ed.). SAGE.
Piña, Carlos. (1988). La construcción del “si mismo” en el relato autobiográfico (Documento de Trabajo 383). FLACSO Chile.
Piña, Carlos. (1999). Tiempo y memoria. Sobre los artificios del relato autobiográfico. Proposiciones, 29, 1-5.
Rice, Simon M.; Oliffe, John L.; Kealy, David; Seidler, Zac E., & Ogrodniczuk, John S. (2020). Men’s help-seeking for depression: Attitudinal and structural barriers in symptomatic men. Journal of Primary Care and Community Health, 11. https://doi.org/10.1177/2150132720921686
Rice, Simon M.; Telford, Nic R.; Rickwood, Debra J., & Parker, Alexandra G. (2017). Young men’s access to community-based mental health care: Qualitative analysis of barriers and facilitators. Journal of Mental Health, 27(1), 59-65. https://doi.org/10.1080/09638237.2016.1276528
River, Jo. (2018). Diverse and dynamic interactions: A model of suicidal men’s help seeking as it relates to health services. American Journal of Men’s Health, 12(1), 150-159. https://doi.org/10.1177/1557988316661486
Rochlen, Aaron B.; Paterniti, Debora A.; Epstein, Ronald M.; Duberstein, Paul; Willeford, Lindsay, & Kravitz, Richard L. (2010). Barriers in diagnosing and treating men with depression: A focus group report. American Journal of Men’s Health, 4(2), 167-175. https://doi.org/10.1177/1557988309335823
Roxo, Luis; Silva, Manuela, & Perelman, Julian. (2021). Gender gap in health service utilisation and outcomes of depression: A cross-country longitudinal analysis of European middle-aged and older adults. Preventive Medicine, 153, 1-8. https://doi.org/10.1016/j.ypmed.2021.106847
Sarikhani, Yaser; Bastani, Peivand; Rafiee, Mohammad; Kavosi, Zahra, & Ravangard, Ramin. (2021). Key barriers to the provision and utilization of mental health services in low-and middle-income countries: A scope study. Community Mental Health Journal, 57, 836-852. https://doi.org/10.1007/s10597-020-00619-2
Seidler, Zac E.; Dawes, Alexei J.; Rice, Simon M.; Oliffe, John L., & Dhillon, Haryana M. (2016). The role of masculinity in men’s help-seeking for depression: A systematic review. Clinical Psychology Review, 49, 106-118. https://doi.org/10.1016/j.cpr.2016.09.002
Seidler, Zac E.; Rice, Simon M.; Kealy, David; Oliffe, John L., & Ogrodniczuk, John S. (2020). Getting them through the door: A survey of men’s facilitators for seeking mental health treatment. International Journal of Mental Health and Addiction, 18(5), 1346-1351. https://doi.org/10.1007/s11469-019-00147-5
Seidler, Zac E.; Rice, Simon M.; Oliffe, John L.; Fogarty, Andrea S., & Dhillon, Haryana M. (2018). Men in and out of treatment for depression: Strategies for improved engagement. Australian Psychologist, 53(5), 405-415. https://doi.org/10.1111/ap.12331
Staiger, Tobias; Stiawa, Maja; Mueller-Stierlin, Annabel S.; Kilian, Reinhold; Beschoner, Petra; Gündel, Harald, & Krumm, Silvia. (2020). Masculinity and help-seeking among men with depression: A qualitative study. Frontiers in Psychiatry, 11, 1-9. https://doi.org/10.3389/fpsyt.2020.599039
Stake, Robert. (2006). Multiple case study analysis. The Gilford Press.
Stiawa, Maja; Müller-Stierlin, Annabel; Staiger, Tobias; Kilian, Reinhold; Becker, Thomas; Gündel, Harald, & Krumm, Silvia. (2020). Mental health professionals view about the impact of male gender for the treatment of men with depression: A qualitative study. BMC Psychiatry, 20(1), 1-13. https://doi.org/10.1186/s12888-020-02686-x
Thornicroft, Graham; Chatterji, Somnath; Evans-Lacko, Sara; Gruber, Michael; Sampson, Nancy; Aguilar-Gaxiola, Sergio, & Kessler, Ronald C. (2017). Undertreatment of people with major depressive disorder in 21 countries. British Journal of Psychiatry, 210(2), 119-124. https://doi.org/10.1192/bjp.bp.116.188078
Vicente, Benjamin; Saldivia, Sandra, & Pihán, Rolando. (2016). Prevalencias y brechas hoy: Salud mental mañana. Acta Bioethica, 22(1), 51-61. https://doi.org/10.4067/s1726-569x2016000100006
Whittle, Erin L.; Fogarty, Andrea S.; Tugendrajch, Siena; Player, Michael J.; Christensen, Helen; Wilhelm, Kay, & Proudfoot, Judith. (2015). Men, depression, and coping: Are we on the right path? Psychology of Men and Masculinity, 16(4), 426-438. https://doi.org/10.1037/a0039024

Francisco Aguayo
Investigador del Centro Cielo de Facultad de Ciencias Sociales de la Universidad Santo Tomás. Doctor en Psicología P. Universidad Católica de Valparaíso. Magíster en Estudios de Género Universidad de Chile. Psicólogo P. Universidad Católica de Chile. Investiga sobre masculinidades, salud mental, paternidad y violencia de género.
faguayo5@santotomas.cl
https://orcid.org/0000-0003-4113-952X
Guillermo Rivera-Aguilera
Académico e investigador de la Escuela de Psicología de la Pontificia Universidad Católica de Valparaíso (PUCV). Ha publicado diversos artículos científicos sobre juventud, trabajo y organizaciones. Forma parte del claustro del Doctorado en Psicología de la PUCV y es editor de la revista Psicoperspectivas Individuo y Sociedad. guillermo.rivera@pucv.cl
https://orcid.org/0000-0002-2724-481X
Formato de citación
Aguayo, Francisco & Rivera-Aguilera, Guillermo. (2025). Depresión masculina: barreras para la búsqueda de ayuda en hombres adultos en Chile. Quaderns de Psicologia, 27(3), e2138. https://doi.org/10.5565/rev/qpsicologia.2138
Historia editorial
Recibido: 29-02-2024
1ª revisión: 01-04-2025
Aceptado: 06-05-2025
Publicado: 30-12-2025
________________________
1 Composite International Diagnostic Interview Short Form
2 Garantías Explícitas en Salud, listado de 87 patologías cubiertas por el Estado de Chile para la población.